
Dr. Germán Campuzano Maya
Online
Coagulación sanguínea
Imágenes sugeridas Figura 7
¿Qué es la coagulación sanguínea?
La coagulación sanguínea, también conocida como hemostasia, es el proceso mediante el cual la sangre forma coágulos para detener el sangrado cuando ocurre una lesión en un vaso sanguíneo. Es un mecanismo vital que previene la pérdida excesiva de sangre y facilita la reparación de los tejidos dañados. Este proceso complejo involucra una serie de pasos bien coordinados que incluyen la participación de las plaquetas, de los factores de coagulación y del endotelio vascular.
Fases de la coagulación sanguínea
La coagulación sanguínea se da como resultado de una secuencia de eventos fisiológicos en donde interactúan las plaquetas, los factores de la coagulación y en endotelio vascular, en etapas que se describirán a continuación. En la figura x se esquematiza el sistema de coagulación sanguínea.
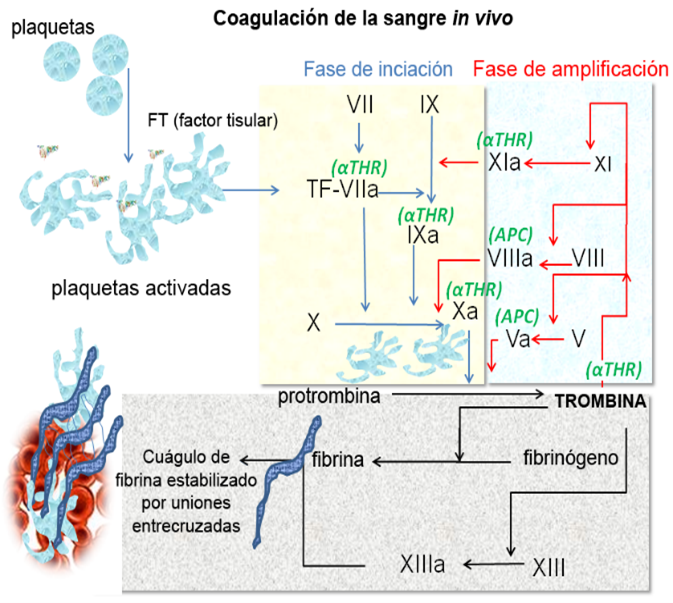
Figura x. Representación esquemática de la coagulación sanguínea Tomado de Wikipedia.
La coagulación sanguínea es un proceso complejo que detiene el sangrado tras una lesión vascular, y ocurre en cinco etapas bien definidas, una tras otra, a saber:
- Fase de vasoconstricción. Inmediatamente después de que se presenta una lesión, los vasos sanguíneos se contraen para reducir el flujo de sangre y minimizar la pérdida sanguínea, mediada por factores que se liberan a partir del daño endotelial, en particular la epinefrina y la endotelina liberados por las plaquetas y las células endoteliales respectivamente.
- Fase de formación del tapón plaquetario: También conocida como hemostasia primaria, se desarrolla gracias a las funciones de las plaquetas (adhesión, activación y agregación) en su orden, Primero las plaquetas se adhieren al colágeno expuesto en el sitio de la lesión a través de la interacción con el factor von Willebrand (vWF). Una vez adheridas, las plaquetas se activan, cambiando de forma y liberando el contenido de sus gránulos (ADP y tromboxano A2) que atrae más plaquetas al sitio de la lesión. Finalmente, las plaquetas se agrupan y forman un tapón plaquetario inicial a través de la unión de las glicoproteínas IIb/IIIa con el fibrinógeno.
- Fase de coagulación. También conocida esta fase como hemostasia secundaria, Vía intrínseca y vía extrínseca: La cascada de coagulación se activa por dos vías principales: la vía intrínseca (activada por factores presentes en la sangre) y la vía extrínseca (activada por el factor tisular liberado por las células dañadas). Cascada de coagulación: Ambas vías convergen en una serie de reacciones enzimáticas que activan el factor X, convirtiéndolo en factor Xa. Formación de fibrina: El factor Xa convierte la protrombina en trombina, que a su vez convierte el fibrinógeno en fibrina. La fibrina forma una red que estabiliza el tapón plaquetario, formando un coágulo firme.
- Fase de retracción del coágulo y reparación del tejido. Esta fase se inicia con la retracción del coagulo en donde la masa de plaquetas y fibrina se contraen para reducir el tamaño del coágulo y acercar los bordes de la herida, iniciando así un proceso de reparación del tejido lesionado: A partir de este momento, las células endoteliales proliferan y migran al sitio de la lesión para reparar el vaso sanguíneo dañado y los factores de crecimiento liberados por las plaquetas, como el factor de crecimiento derivado de plaquetas (PDGF), facilitan la cicatrización de la herida.
- Fase de fibrinólisis.: Representa la última fase de la coagulación sanguínea. Una vez que el vaso sanguíneo está reparado, el coágulo de fibrina se descompone gracias a mediadores como la plasmina, una enzima activada a partir del plasminógeno, que degrada la fibrina en productos de degradación de fibrina, disolviendo el coágulo finalmente.
Problemas más frecuentes de la coagulación sanguínea
© Todos los derechos reservados , Hecho con ❤ por Enithgma S.A.S.


